تعریف زخم بستر:
زخم بستر یا فشار عبارت است از یک ناحیه نکروز سلولی که دراثر فقدان گردش خون درآن ناحیه ایجاد شود.
مراحل پیدایش زخم بستر:
تشکیل زخم بستر از چهارمرحله میگذرد. در مراحل اول شدت آن کم بوده و در مراحل بعدی شدت آن بیشتر می شود . این مراحل به ترتیب عبارتند از:
مرحله اول
پوست سالم است
در کسانی که رنگ پوستشان روشن است پوست قرمز شده است وقتی با انگشت به ان فشار می آوریم سریع سفید نمی شود
پوست ممکن است دردناک ، سفت، نرمتر از معمول ، سردتر یا گرم تر از معمول شود.
مرحله دوم
_لایه رویی پوست (اپیدرم)از بین می رود.
_یک زخم کمی فرو رفته به رنگ صورتی یا قرمز درمحل تشکیل می شود.
_ ممکن است در محل تاول تشکیل شود.
مرحله سوم
_چربی زیر پوست نمایان می شود.
_زخم گود می شود
_ته زخم بافت مرده زردرنگی است.
_آسیب ممکن است به زیرپوست سالم هم نقب بزند.
مرحله چهارم
_ عضله ، تاندون یا استخوان نمایان می شود.
_ کف زخم بافت مرده خشکیده هست
_آسیب وسعت یافته و به زیر پوست به ظاهر سالم هم گسترش یافته است.
به طورکلی
_مرحله اول. رنگ پوست قرمز می شود و با فشار آوردن روی ان نقطه رنگ آن تغییر نمی کند.
_ مرحله دوم. قسمت هایی از سطح پوست از بین می رود، چیزی شبیه تاول
_مرحله سوم. ازبین رفتن تمامی بافت های پوست، در این مرحله زخم باز است.
_مرحله چهارم. ازبین رفتن تمامی بافت های پوست و لایه های زیرین آن حتی عضلات تا استخوان
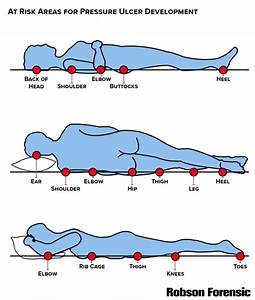
محل های شایع زخم بستر:
در کسانی که مدت زیادی در بستر درحال دراز کش به پشت قرار گرفته اندزخم بستر بیشتر در نواحی زیر دیده می شود.
_پشت سر
_ پشت استخوان های کتف
_ پشت استخوان های ساکروم درست بین دو برجستگی ساکروم
_پشت پاشنه
در کسانی که مدت زیادی در حالت درازکش به شانه قرار گرفته اند زخم بستر ممکن در نواحی زیر دیده شود:
محل های شایع تشکیل زخم فشاری
_کناره های سر
_گوشه لاله گوش
_قسمت بالا و برجستگی ران
_روی وبالای فیبولا
_روی پوست قوزک خارجی
در کسانی که مدت زیادی در ویلچر می نشینندزخم بستر می توانددرمحل های زیر تشکیل شود.
_پشت استخوان نشیمن گاه درست بین دو برجستگی باسن یا روی برجستگی باسن
_پشت استخوان های کتف یا ستون مهره ها
_پوست روی ساعد یا ران در جاییکه روی صندلی تکیه می دهند.
به طورکلی شایع ترین محل های زخم های فشاری استخوان ساکروم و دنبالچه می باشد.
علت زخم بستر
گرچه فشار مدواوم بر پوست شایعترین علت زخم بستر هست اما دلایل دیگری هم وجود دارند که عبارتنداز :
1)نیروهای برنده ومالشی
نیروهای برنده ومالشی باعث کشیدگی پوست وگرفتگی در جریان خون پوستی می گردد و نهایتا منجر به گردش خون ضعیف پوستی می گردد. در فرد بستری در تختخواب به علت کشیده شدن برروی تخت این نیروهای برنده و بالشی باعث تخریب پوستی می شود. این شرایط هنگامی که سرتخت بیش از 30 درجه بالا بیاید نیز رخ می دهد. این فشار ها برنواحی تحتانی کمر و انتهای بدن اعمال می گردد.
2) رطوبت
رطوبت ناشی از تعریق ، ادرار و مدفوع، پوست را نازک و مستعد صدمات ناشی از فشار می نماید. به این علت ، افرادی که مبتلا بی اختیاری ادرارو مدفوع هستند مستعد زخم بستر پیشرونده می باشند.
3)کاهش حرکت
افرادی که خود را بدون کمک حرکت میدهند. درخطر کمتری برای ایجاد زخم بستر قرار دارند زیرا به صورت دوره ای نیروی وزن خودرا تغییر می دهند.
4)کاهش حس
در کسانی که به صدمات طناب نخاعی و دیگر مشکلات عصبی منجر به کاهش حس درد مبتلا هستند. در این بیماران جریان خون پوستی حتی قبل از فشار پوستی مختل می باشد. فرد مبتلا به کم خونی در معرض خطر ابتلا به زخم بستر می باشد وحتی درصورت سالم بودن جریان خون پوست قادر به حمل اکسیژن کافی به سلول های پوستی نمی باشد.
5)سوء تغذیه
در افرادی که روزانه به میزان کافی پروتئین، ویتامین C,E، کلسیم و روی دریافت نمی کنند احتمال زخم بستر بیشتر است.
7) سن
در سنین بالاتر از 85 سال و به علت نازک شدن پوست ، احتمال ابتلا به زخم بستر بیشتر می شود. با افزایش سن چربی زیر پوستی به سمت مناطق عمقی انتقال می یابد. چربی زیر پوستی نقش محافظتی را در پوست ایفا می کند.
زخم بستری در افرادزیر شایع تر می باشد:
فرد مبتلا به فلج عضلانی ، دوره ی نقاهت طولانی بعداز جراحی، درمان طولانی مدت در بخش مراقبت های ویژه ناتوانی در اثر التهاب مفاصل ، سکته یا مشکل یا مشکل عصبی نظیر مولتیپل اسکلروزیس (MS)
سیر مورد انتظار بیماری زخم بستر :
فاکتورهای زیادی سیر بیماری را تحت تاثیر قرار میدهند. این فاکتورها عبارتنداز : شدت زخم ، نوع درمان، سن بیمار،حال عمومی بیمار ، و ضعیت تغذیه و توانایی حرکت بیمار.
زخم های عمیق درجه 2 تا درجه 4 بعداز 6 هفته تا سه ماه بهبود می یابند.30% زخم های درجه 2، 50% زخم های مرحله 3، و 70% از زخم های مرحله 4 بهبود به زمانی بیشتر از6 ماه نیازمند می باشند.
فاکتورهای خطربرای ایجاد زخم بستر عبارتنداز:بی اختیاری مدفوع وادرار ، عدم توانایی حرکت دادن بدن و مشکلات سیستم گردش خون ، در این گروه از بیماران درمان طولانی مدت می باشد.
علائم عفونی شدن زخم بستر :
دردناک شدن اطراف زخم ، بدبوشدن زخم ، عفونت زرد رنگ یا سبز رنگ ضخیم و تورم اطراف زخم از علایم ونشانه های عفونی شدن زخم بستر می باشد. تب و گیجی ، افزایش ضربان قلب و ضعف جسمانی نیز از نشانه های پخش شدن عفونت دربدن می باشد.
درمان زخم بستر:
درمان این زخم ها به مراقبت زیادی نیاز دارد که چندین بخش مهم دارد. دردرمان این بیماران تغذیه و جلوگیری از عفونت( شستشوی زخم با سرم )و تغییر وضعیت بیماربه صورت مداوم اهمیت زیادی دارد امروزه از روش های نوینی برای درمان این زخم ها استفاده می شود که تاثیر بسزایی در پیشرفت بهبودی آن ها دارد که به پانسمان های تخصصی معروف هستند در این روش از پانسمان های پیش ساخته ای استفاده می شود که دارای نقره وکربن ( برای جلوگیری از عفونت و بوی نامطبوع زخم ) و یا مواد معدنی ( که دررشد سلولی تاثیر دارند) می باشند.
برای مثال دریک فرد پیر نسبتا سالم ، با وضعیت تغذیه مناسب و دارای توانایی حرکت احتمال بهبود زخم بستری مرحله 2 درمدت 1-6 هفته زیاد است.
ادامه درمان زخم بستر
درمان وابسته به مرحله زخم بستر می باشد. ابتدا نواحی پوستی نزدیک به زخم توسط فیلم های محافظت کننده یا مواد محافظت کننده یا مواد محافظ ضد رطوبت پوشانده شده تا ازدرگیری این نواحی جلوگیری شود . پانسمان ویژه نواحی صدمه دیده باعث تسریع بهبود و جداسازی بافت مرده می گردد. لازم است منطقه وسیعی ازبافت مرده از طریق جراحی و داروهای ویژه ای جدا شود.
زخم های عمقی نیازمند پیوند پوست و دیگر جراحی های بازسازی می باشد. درصورت عدم بهبود پوست طی چندروز بعد از شروع درمان، پزشک انتی بیوتیک ( پماد، قرص یا داروی داخل وریدی ) تجویز می نماید. همچنین در صورت بروز علائم عفونت در زخم بستر نیز انتی بیوتیک تجویز می شود. دربسیاری ازموارد زخم بستر خوب است . زخم ها بستر مرحله 2 طی چند هفته بهبودی می یابند. اگر روش های درمانی دربهبود زخم بستر3، 4موثر نبود، اغلب روش های جراحی به کار می روند.
پیشگیری اززخم بستر:
متخصصین سلامتی متخصص متقعدند که 50 درصد از زخم های بستر از طریق کاهش فشار موجود در پوست و صدمات پوستی قابل پیشگیری می باشند.روش های پیشگیری از زخم بستر در افراد غیر متحرک عبارتند از :
کاهش فشار پوستی :
وضعیت بدن فرد بستری درتخت یا نشسته بر صندلی را هر دو ساعت تغییر دهید. برای بالابردن بازوها ، پاها، کفل ها ، لگن از بالش استفاده نمایید. برای کاهش فشار به کمر و نواحی تحتانی از تشک های آبی یا مرتعش ( مواج) استفاده نمایید.
کاهش نیروهای برنده و مالشی :
ازکشیده شدن بیمار برروی تخت جلوگیری نمایید تا برای مدتی بدن خودرا بلند کرده و ازتخت جدا نماید.تخت را از ذرات ریز تحریک کننده پوست تمیز نماید و سرتخت را بیش از 30 درجه بلند نکنید . بالشتک هایی را از زیرآرنج بیمار قرار دهید تافشارهای مالشی برارنج کاهش یابد . سربیماررا به ملایمت بشویید و ازخاراندن و محکم شستن پوست خودداری نمایید.
بررسی روزانه پوست فرد بیمار برای پیشگیری از زخم بستر :
تمیز نگه داشتن پوست
با یک تمییزکننده نرم ( نه صابون که پوست را خشک می کند) پوست را تمیز کنید. سپس را نه با کشیدن بلکه با حرکت اهسته خشک کنید.پیش ازاقدام به تمیز کردن پوست/ زخم یا هرگونه تماس با ان شخصی که این کاررا انجام می دهد. باید دست خودرا خوب شستشو دهد.
_جلوگیری از خشک شدن پوست:
بلافاصله پس از حمام یا شستشو، ازکرم مرطوب کننده مناسب استفاده کنید.
_زمانی که پوست خیلی مرطوب شود که این حالت معمولا ماسراسیون نام دارد احتمال اسیب پذیری آن بیشتر است. پوست ممکن است به علت تماس مستقیم با عرق، ادرار، مدفوع ، یا ترشحات زخم خیلی مرطوب شود.
در صورتی که رطوبت مربوط به مشکل عدم کنترل روده یا مثانه باشد باید اقدامات لازم سریع تر انجام شود:
هرچه زودتر پوست تمیز شود، با استفاده از یک کرم ضد رطوبت از مایعات بدن حافظت شود، پدهای(بالشتک های زخم بندی ) جاذب با سطحی که سریعا خشک کننده است برای حفظ پوست از رطوبت بکار رود. درصورت ایجاد زخم بستر ، باید از وخیم تر شدن ان جلوگیری کرد. درمان زخم بستر شامل کاهش فشاری که موجب ایجاد زخم شده ، درمان خود زخم ، و بهبود رژیم غذایی و رعایت سایر نکات جهت کمک به بهبود زخم می شود.
پوست بیمارا با مواد شیمیایی تحریک نکنید:
از مصرف ضد عفونت های محرک ، پراکسی هیدروژن ، محلول های سدی و موادشیمیایی در تمیز کردن پوست بیمار پرهیز نمایید.
تشویق بیمار به خوردن مواد غذایی:
رژیم غذایی باید شامل انرژی کافی ، پروتئین ، کلسیم ، روی ، ویتامین Cو E باشد. درصورت عدم همکاری بیمار ممکن است پزشک مواد مغذی تکمیلی را توصیه نماید.
درصورت وجود زخم ، بدن نیاز به کالری بیشتری برای کمک به درمان دارد. خوردن غذاهای پرکالری و پروتئین مانند پنیر ، بادام زمینی ، مرغ ، گوشت وماهی مفید است. علاوه بررژیم متعادل ، ممکن است بدن فرد به مکمل های غذایی نیاز داشته باشد.
4_ تشویق بیمار به نرمش های روزانه :
ورزش از طریق افزایش جریان خون روند بهبود زخم را تسریع می نماید. دربیماران بستری درتخت می توان نرمش های کششی و ایزومتریک را توصیه نمود.
نکاتی برای قرار گرفتن و حرکت در بستر
برای کسانی که باید دربستر بماند توجه به برخی نکات ضروری است:
وضعیت پوست را حداقل یکبار درروزباید بررسی کرد، برخی بیماران با اینه می توانند این کاررا مستقلا انجام دهند.
تصویر
_ هردوساعت یکبار باید تغییروضعیت داد.( درصورت لزوم به کمک فرد دیگری )
_ درصورت امکان کمی تغییر موقعیت وزن بدن هر 15 دقیقه یکبار مفید است .
_بجای کشیدن بدن روی سطح رختخواب یا صندلی بهتر است برای جابجایی به کمک دست ، آن را بلند کرد
به هنگام قرار گرفتن به پهلو باید از خوابیدن مستقیم روی استخوان ران پرهیز کرد. وضعیت دراز کشیدن با زاویه 30 درجه بهترین موقعیت را ایجاد می کند. به این منظور بالش ها را بالا بیاورید طوری که سنگینی بدن روی قسمت گوشتی ران بجای استخوان بیفتد.
برای جلوگیری از سرخوردن به طرف داخل بستر ، تا انجا که ممکن است باید قسمت سربستر را مدت کمتری بالا نگه داشت. ( نه بیش از 30 درجه از سطح افق) سر بستر را می توان درزمان صرف غذا بالا اورد تا از احتمال پریدن غذا درگلو جلوگیری شود .
این قسمت را پس از یک ساعت از غذا خوردن به حالت افقی یا نیمه خوابیده قرارداد.
زمانی که فرد به پشت خوابیده است با استفاده از یک بالشتک نرم که زیر پا قسمت وسط ساق تا قوزک قرار می گیرد، پاشنه پارا باید بالاتر از سطح بستر نگه داشت.
بالشتک یا بالش نباید مستقیما وفقط زیر زانو قرار داده شوند زیزا این حالت جریان خون به قسمت های انتهایی پا را کاهش می دهد.
بایداز بالش یا بالشتک های نرم کوچکی هایی استفاده کرد که ازتماس زانوها و قوزک ها را جلوگیری کرد . اگرملافه بستر کثیف شده لازم است، هرچه زودتر مراقب مطلع شودتا آن را تعویض کند.
*نکاتی برای قرار گرفتن و حرکت مناسب درصندلی برای جلوگیری از زخم بستر
_لازم است بررسی پوست لااقل روزی یکبار انجام شود.
_بهتر است همیشه برای کاهش فشار برسطوح نشستن که باصندلی درتماس است که از کوسن های مناسب استفاده شود. از کوسن هایی که دوناتی شکل هستند بایدپرهیز کرد چرا که استفاده ازانها باعث کاهش جریان خون به بافت و سبب تورم انها می شوند.
_هریک ساعت یک بار تغییر وضعیت لازم است.
_ هر 15 دقیقه بلند کردن بدن ازروی صندلی نیز سودمند است.
*بسته به قدرت فرد استفاده استفاده از یکی از سه روش زیر ونگه داشتن بدن حداقل به مدت 5تا 10 ثانیه دراین وضع توصیه می شود:
1-دست ها را روی صندلی گذاشته بدن از روی صندلی بلندشود.
2-ارنج روی دسته صندلی فشارداده شده و ان سمت بدن از روی صندلی بلند شود، سپس این کاردرسمت دیگر بدن انجام شود.
3-با انحراف بدن به یک سمت ، سنگینی بدن را روی سمت مخالف قرار گیرد و سپس درسمت دیگر همین حرکت انجام شود.
بالای ران ها کمی به سمت جلو کج شده واز بالش یا کوسن های نرم برای جلوگیری از تماس زانوها و قوزک های پا با یکدیگر استفاده شود.
پاها را راحت روی زمین یا پایه صندلی قرا گیرد .
ارنج ، ساعد، و مچ دست ، روی صندلی چرخ دار قرار گیرد.

[…] توزیع متقارن فشار برسطح نشیمنگاه ، ثبات وضعیتی حفظ سلامت پوست ، سهولت در انتقال و جابجایی، پیشگیری از بد شکلی و جذب […]